La plupart des dentistes préfèrent éviter les poursuites judiciaires, les plaintes concernant une question réglementaire, les urgences médicales ou tout événement indésirable clinique. Au minimum, ces incidents entraînent un certain stress, une perte de temps et grignotent les bénéfices. Dans le pire des cas, ces événements indésirables peuvent devenir des expériences traumatisantes qui ont des conséquences sur une carrière. Heureusement, il existe une méthode efficace et éprouvée qui permet aux cliniciens de prévenir et d’atténuer ces événements déplorables : le formulaire sur les antécédents médicaux.
Si vous considérez que les formulaires sur les antécédents médicaux ne sont qu’une formalité administrative, laissez-moi vous prouver le contraire. Certes, il est vrai que la constitution de dossiers cliniques n’est pas une tâche aussi passionnante que le travail avec l’intelligence artificielle ou l’impression 3D, mais cela pourrait changer. Une décennie de réglementation en matière de soins dentaires, de fautes professionnelles et de gestion des risques a clairement démontré l’importance des formulaires et des processus relatifs aux antécédents médicaux. En effet, s’il y a bien un document dans votre clinique qui peut sauver une vie, c’est l’un des formulaires sur les antécédents médicaux de votre patient (ainsi, éventuellement, que l’alerte médicale mise en place grâce aux renseignements consignés dans le dossier médical). Voici quelques-unes des urgences médicales les plus courantes qui se produisent dans les cliniques dentaires : hémorragies, réactions médicamenteuses indésirables, anaphylaxie, syncope, crise d’épilepsie, arrêt cardiaque, crise d’asthme aiguë et urgences diabétiques.[1]
La mauvaise gestion de l’une de ces situations peut entraîner des conséquences graves, des poursuites judiciaires, du stress et des regrets. Si l’un de vos patients présente un risque grave, ne voudriez-vous pas le savoir? Et si l’un de vos assistants dentaires était exposé par voie percutanée à un instrument contaminé, ne voudrait-il pas savoir si le patient traité est porteur d’un agent pathogène à diffusion hématogène? Dans les deux cas, les renseignements recherchés doivent figurer dans le formulaire sur les antécédents médicaux.
Il n’a jamais été aussi important de connaître les antécédents médicaux.
Malheureusement, vous savez, tout comme moi, que les renseignements contenus dans le dossier d’un futur patient ayant des problèmes médicaux complexes risquent d’être obsolètes, incomplets, difficiles d’accès, erronés ou manquants. Pourtant, il n’a jamais été aussi vital de connaître les antécédents médicaux pour réduire les risques : « Les complications médicales pouvant survenir au cours d’un traitement dentaire sont de plus en plus prévisibles, car les progrès des traitements médicaux ont prolongé l’espérance de vie. » [Traduction libre][2] Parallèlement, « [l]a demande de traitements dentaires invasifs, par exemple l’implantologie ou la chirurgie parodontale, a augmenté » (traduction libre).[3]
Bien que la plupart des incidents liés à la sécurité des patients dans les cliniques dentaires soient mineurs (voire très mineurs), ce n’est pas toujours le cas. Une étude menée au Royaume-Uni a recensé 120 décès dans des cliniques dentaires au cours des dix dernières années. De même, aux Pays-Bas, les dossiers de 288 dentistes ont été examinés. L’enquête a révélé que 208 urgences ont été signalées sur une période d’un an, dont une mort subite due à un infarctus du myocarde.[4] Les dentistes peuvent donc s’attendre à ce qu’une urgence médicale survienne tous les 16 mois en moyenne. Si ces conclusions donnent matière à réflexion, le constat est sans appel : le risque d’accident dans les cliniques dentaires augmente avec le vieillissement de la population et la multiplication des interventions chirurgicales invasives.
Disposer d’antécédents médicaux précis est un bon début, pas une fin en soi.
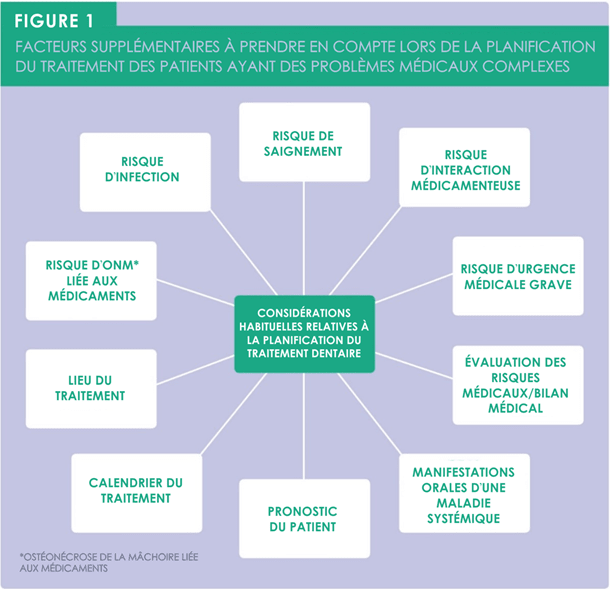
Pour gérer cette tendance démographique inévitable, il faut faire preuve de souplesse clinique, être plus conscient des pathologies concernées et connaître les effets secondaires ainsi que les interactions entre les différents médicaments. Lorsqu’un patient ayant des problèmes médicaux complexes se présente avec une affection principale nécessitant une procédure invasive, le dentiste doit tenir compte de divers facteurs, lors de la planification du traitement, qui pourraient être considérés comme évidents chez les personnes en bonne santé. La figure 1, tirée d’un article de Cathy Bryant et coll., montre un ensemble de facteurs dont le clinicien devrait tenir compte lorsqu’il planifie le traitement d’un patient ayant des problèmes médicaux complexes. Ces facteurs vont au-delà des considérations habituelles :
 [5]
[5]
Ne vous attendez pas à ce que les patients remplissent le formulaire correctement.
Pour mettre en place un processus permettant d’obtenir des renseignements fiables, il est nécessaire de comprendre le comportement des patients. Si vous pensez qu’en général, les patients remplissent correctement les formulaires sur les antécédents médicaux, vous vous trompez. Si vous croyez que les patients indiqueront probablement des renseignements importants sur leurs antécédents médicaux, détrompez-vous. Prenons, par exemple, le cas des patients qui prennent des anticoagulants oraux directs (AOD). Non seulement le nombre de patients prenant ce type de médicaments augmente, mais le traitement est également associé à un risque accru d’hémorragie. En outre, les hémorragies après extraction dentaire chez les patients sous AOD sont fréquentes, leur fréquence pouvant atteindre 26 %, et elles peuvent aussi bien être mineures que dangereuses pour le pronostic vital.[6]
Compte tenu de ce constat, des chercheurs en médecine dentaire ont cherché à savoir combien de patients prenant des bisphosphonates mentionnaient cette information sur leur formulaire sur les antécédents médicaux avant de recevoir des soins dentaires. Pour ce faire, Volong Dao, D.M.D. et coll. ont examiné les dossiers de 112 patients afin de déterminer combien, parmi eux, avaient indiqué l’utilisation de bisphosphonates dans leurs antécédents médicaux. Leurs conclusions ont été surprenantes : « Seuls 35 % de nos patients qui prenaient des bisphosphonates l’avaient signalé dans le formulaire sur les antécédents médicaux ».[7] [Traduction libre]
Plusieurs raisons peuvent expliquer le fait que les patients omettent d’inclure des renseignements si importants pour leur santé. Tout d’abord, les patients peuvent se tromper lorsqu’ils répondent à un questionnaire de santé (dans la clinique dentaire) parce qu’ils ne comprennent pas quelles affections médicales, le cas échéant, peuvent avoir une incidence sur les soins dentaires. Les patients peuvent également être pressés, avoir un faible niveau d’instruction ou de connaissances en matière de santé, ou se sentir gênés à l’idée de divulguer certains renseignements. Une étude qualitative sur cette question a conclu que « les habitudes liées à la divulgation de renseignements peuvent être influencées par l’âge, les antécédents de diagnostic, les antécédents de divulgation, le professionnalisme des dentistes, la connaissance et la présence d’effets bucco-dentaires. »[8] [Traduction libre]
La bonne nouvelle, c’est que de nombreuses stratégies permettent d’améliorer la situation.
Les phénomènes observés dans l’ensemble du système de soins de santé ont des répercussions sur la dentisterie. La pénurie de médecins de famille, dans de nombreuses régions du Canada, explique que les dentistes soient plus susceptibles de rencontrer des patients n’ayant aucun fournisseur de soins primaires. En conséquence, les patients peuvent présenter des facteurs de risque importants non détectés (par exemple, l’hypertension) ou connaître des affections pour lesquelles ils ne font l’objet d’aucun suivi (par exemple, le diabète).
Bien que chaque patient et chaque situation soient uniques, les dentistes peuvent prendre certaines mesures pour réduire les risques et offrir des soins de meilleure qualité à leurs patients. Parmi ces mesures :
- Prendre les constantes du patient, comme la tension artérielle et le pouls, et consigner les résultats.
- Consigner l’autoévaluation et l’état objectif du patient dans les notes du dossier.
- Aider le patient à trouver un nouveau médecin de famille.
- Inclure, dans les documents relatifs au consentement éclairé au traitement, des mentions spécifiques sur les risques encourus lors du suivi d’un traitement dentaire sans connaissance complète de l’état de santé général du patient.
- Informer le patient qu’un traitement dentaire non urgent ou invasif doit être reporté jusqu’à ce que des éléments sur sa santé soient recueillis ou que son état de santé particulier soit pris en charge.
- Veiller à ce que les patients ayant subi une intervention chirurgicale buccale reçoivent des appels de suivi.
- Faire un suivi auprès du patient pour lui demander de confirmer qu’il a consulté un médecin.[9]
Lorsque l’on considère les risques qui peuvent se manifester à la suite d’un traitement dentaire, il faut garder à l’esprit que les urgences peuvent survenir immédiatement, au sein de la clinique ou comme dans le cas d’une réaction médicamenteuse indésirable ou d’une hémorragie, après la fin du traitement, lorsque le patient a été autorisé à quitter la clinique. Pour éviter que de telles situations d’urgence ne s’aggravent, il est recommandé d’assurer le suivi des patients après une intervention invasive.
Conclusion
Les antécédents médicaux sont un élément essentiel de l’évaluation par le dentiste des risques liés à la probabilité qu’un patient doive faire face à une urgence médicale. [10] En ce qui concerne les antécédents médicaux, il est essentiel de tenir compte à la fois du contenu du formulaire sur les antécédents médicaux, mais également des processus employés pour les obtenir. La garantie de l’exactitude des dossiers de vos patients n’est pas une simple formalité administrative, mais elle exige des équipes dentaires qu’elles comprennent et mettent en œuvre de bonnes compétences en matière de communication. Les dentistes doivent apprendre à connaître leurs patients et ne pas s’attendre à ce que ceux-ci divulguent automatiquement ou facilement des renseignements importants. Ils pourraient devoir obtenir ces renseignements par le biais de questions et de conversations ouvertes avec les patients. Dans cette optique, les objectifs de la collecte des antécédents médicaux dans le cadre de l’examen d’un nouveau patient ou d’une consultation dentaire ultérieure sont les suivants : (1) favoriser une relation de confiance entre le dentiste et son patient, et (2) obtenir une image précise et complète des antécédents médicaux et de l’état de santé du patient.
Si vous n’êtes toujours pas convaincu de l’importance de la collecte des antécédents médicaux, sachez que la loi l’exige. Les directives de l’organisme de réglementation de l’Ontario sont très claires : « Les renseignements médicaux du patient doivent être revus et mis à jour régulièrement pour assurer leur exactitude ».[11] [Traduction libre] En suivant cette règle, vous aurez plus de patients satisfaits et moins de mauvaises surprises!
Article original publié en anglais dans le journal Oral Health.
[1] Dealing with the most frequent medical emergencies in the dental office (Gestion des urgences médicales les plus fréquentes dans une clinique dentaire [en anglais uniquement]), document disponible à l’adresse https://oasisdiscussions.ca/2014/08/22/de/. Inspiré de General medicine and surgery for dental practitioners: part 3, M. Greenwood et J. G. Meechan, BDJ, août 2014. [2] Psychometric Analysis of the European Medical Risk‑Related History Questionnaire within Indonesian‑Speaking Population, Yuniardini Septorini Wimardhani, et coll., Jour of Int’l Soc of Preventive & Community Dentistry, 2019. [3] Id. [4] Id. [5] Oral surgery: Considerations for the medically complex patient, Cathy Bryant, et coll., Primary Dental Journal, September 2022; disponible à l’adresse https://journals.sagepub.com/doi/epub/10.1177/20501684221112493. Consulté pour la dernière fois le 10 janvier 2023. [6] Severe Enoral Bleeding with a Direct Oral Anticoagulant after Tooth Extraction and Heparin Bridging Treatment, Case Rep Emerg Med., Simone Ehrhard, et coll., 2019; disponible à l’adresse : https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6875271/#:~:text=Excessive%20bleeding%20is%20a%20risk,to%20life%20threatening%20%5B3%5D. Consulté pour la dernière fois le 9 janvier 2023. [7] Bisphosphonate Use and Health History Questionnaire, Volong Dao, D.M.D.; Richard A. Kraut, D.D.S., NYSDJ • NOV 2008. [8] Why individuals with HIV or diabetes do not disclose their medical history to the dentist: a qualitative analysis, J. Edwards, G. Palmer, N. Osbourne et S. Scambler, BDJ, 2013. [9] Medical/Dental Health History, Guidelines for Practice Success | Managing Professional Risks | Patient Records, Charting, and Documentation Protocols, ADA; disponible à l’adresse : https://www.ada.org/resources/practice/practice-management/medical-dental-health-history. Consulté pour la dernière fois le 10 janvier 2023. [10] Essentials of Medical History Taking in Dental Patients, Mark Greenwood, PhD, MDS, DentUpdate, mai 2015. [11] Medical History Recordkeeping, A Guide for Ontario Dentists and Their Patients, RCDSO, disponible à l’adresse : https://az184419.vo.msecnd.net/rcdso/pdf/medical-history-recordkeeping/RCDSO_Medical_History_Recordkeeping_Guide.pdf, consulté la dernière fois le 9 janvier 2023.
